Autores
Regina Fausto Meza
Licenciatura en Médico Cirujano y Partero, Centro Universitario de Ciencias de la Salud (CUCS), Universidad de Guadalajara (UdeG)
Daniela Araisay Fausto Meza
Licenciatura en Médico Cirujano y Partero, CUCS, UdeG
Laura Leticia Vega Silva
CUCS, UdeG
Hospital Civil de Guadalajara “Dr. Juan I. Menchaca”, Jalisco, México
Contacto: laura.vega@academicos.udg.mx
¿Sabías que el acné puede empezar en tu intestino?
La salud de la piel depende de nuestras bacterias intestinales mucho más de lo que imaginamos.
Piensa en tu intestino como una orquesta sinfónica: cada bacteria es un instrumento que coordina funciones como la digestión y la inflamación. Cuando todos tocan en armonía, tu cuerpo funciona equilibradamente; si algunas bacterias buenas desaparecen o, en su defecto, producen toxinas, la orquesta se desafina y la piel refleja ese «ruido» con brotes de acné.
Los probióticos —microorganismos vivos «amigos» que equilibran el intestino— actúan como el director que dispone todo en ritmo, devolviendo el orden y la salud a tu piel.
Acompáñanos a explorar el fascinante mundo del intestino y la piel, donde descubriremos cómo la revolución probiótica podría funcionar como tratamiento coadyuvante para tratar el acné vulgar, ofreciendo nuevas esperanzas para quienes buscan una piel saludable desde su interior.
Microbiota cutánea
La piel es el órgano más grande del cuerpo y funciona como una barrera que nos protege del exterior, mantiene la humedad dentro y evita la entrada de agentes dañinos. Cuando esa barrera se daña, pueden aparecer problemas como resequedad, inflamación o infecciones.
En esta tarea, la piel no está sola; sobre ella vive una comunidad enorme de microorganismos —bacterias, hongos y virus— conocida como microbiota cutánea. Lejos de ser enemigos, la mayoría de estos microbios son aliados. Ayudan a mantener la piel hidratada, entrenan a las defensas naturales y compiten con los gérmenes dañinos para impedir que se instalen.
Cuando este equilibrio se rompe, se produce lo que los científicos llaman disbiosis. La disbiosis cutánea puede estar relacionada con la aparición de dermatosis inflamatorias crónicas, como el acné vulgar.
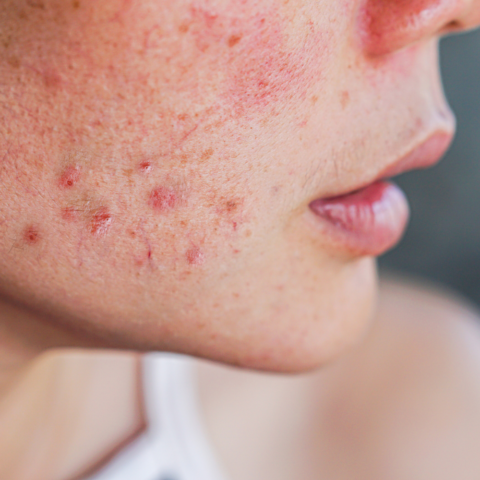
Acné vulgar
El acné vulgar es la octava enfermedad más prevalente a nivel mundial, con una estimación de más de 650 millones de personas afectadas. Se trata de una patología inflamatoria del folículo donde crece el vello, caracterizada por la presencia de lesiones cutáneas como comedones abiertos y cerrados (puntos negros y blancos), pápulas, pústulas y, en casos más graves, nódulos y quistes [1].
Su desarrollo es multifactorial e involucra un aumento en la producción de ciertas hormonas (andrógenos), exceso de grasa en la piel, obstrucción de los folículos y un desequilibrio en la microbiota cutánea.
El acné vulgar no se trata de tener «demasiadas bacterias», sino de un desajuste en su balance. Cutibacterium acnes, por ejemplo, es una bacteria que forma parte de la microbiota de una piel sana; sin embargo, ciertas cepas pueden comportarse de manera más agresiva. Cuando estas variantes más virulentas predominan, se relacionan con la aparición de las lesiones inflamatorias características del acné. Factores como la dieta occidental alta en azúcares y grasas, y ciertos tratamientos como antibióticos, pueden favorecer esta disbiosis, reduciendo la diversidad de microbios buenos y empeorando el desequilibrio [1].
Por eso hoy se habla no solo de eliminar bacterias, sino de cuidar y restaurar la armonía de la microbiota cutánea.
Influencia de la microbiota intestinal en el acné vulgar
El microbioma intestinal es un sistema dinámico que cambia constantemente en respuesta al estrés y a factores del medio ambiente, interactuando y retroalimentando a otros sistemas del cuerpo. El acné vulgar constituye un ejemplo de enfermedad inflamatoria, caracterizada por inflamación local y sistémica, acompañada de estrés oxidativo, que altera el equilibrio celular y potencia la aparición de lesiones cutáneas.
En situaciones de estrés agudo o crónico, los microorganismos que integran la microbiota intestinal pueden producir o modular neurotransmisores como el ácido γ-aminobutírico (GABA), la serotonina, la dopamina y la histamina. Estos compuestos influyen en la activación de células inmunes y en la liberación de citocinas proinflamatorias, lo que puede desencadenar un estado de inflamación sistémica persistente y una desregulación del sistema inmunitario. Como consecuencia, se favorece la disbiosis cutánea.
Asimismo, la microbiota regula la síntesis de ácidos grasos de cadena corta (AGCC), compuestos fundamentales que nutren a las células intestinales y modulan la actividad cerebral. Cuando existe disbiosis, la producción de AGCC puede alterarse, lo que disminuye sus efectos protectores, reduce el aporte energético al intestino, afecta la comunicación intestino-cerebro y aumenta la vulnerabilidad a procesos inflamatorios y a la colonización de bacterias patógenas [2].
Entre los mediadores inflamatorios destaca la sustancia P, una molécula que incrementa la inflamación y estimula la producción de grasa, condiciones que favorecen la aparición de lesiones acneicas. A su vez, el propio acné puede generar malestar emocional, reforzando así un ciclo bidireccional de estrés e inflamación que perpetúa la enfermedad.
Acné vulgar y probióticos orales
Los probióticos se definen como «microorganismos vivos que, cuando se administran en cantidades adecuadas, confieren un beneficio para la salud del huésped».
Los probióticos ayudan a fermentar la fibra de los alimentos que nuestro cuerpo no puede digerir, produciendo AGCC que reducen el pH del intestino e inhiben el crecimiento de bacterias dañinas. También compiten con los patógenos por los nutrientes y los espacios en el intestino, mejoran el tránsito intestinal mediante la peristalsis y apoyan el buen funcionamiento del sistema inmunológico.
En los últimos años, los probióticos se han consolidado como una verdadera revolución en el cuidado de la piel, ofreciendo una alternativa que va más allá de los tratamientos tradicionales. Sus efectos beneficiosos se deben a varios mecanismos, incluyendo la modulación de la microbiota cutánea, la reducción de la inflamación, el fortalecimiento de la barrera cutánea y la influencia sobre la microbiota intestinal.
Estudios recientes han evaluado la eficacia de los probióticos en el tratamiento del acné vulgar:
- Un ensayo de Eguren y colaboradores (2024) mostró que tomar probióticos con Lacticaseibacillus rhamnosus combinado con espirulina durante 12 semanas mejoró el acné en la mitad de los pacientes, frente a solo un 29% en el grupo placebo, es decir, en el grupo que recibió una sustancia sin efecto activo para comparar los resultados. Además, se redujeron comedones abiertos y cerrados, y el tratamiento fue seguro y bien tolerado [3].
- Por su parte, el estudio de Liang y su equipo (2024) incluyó a 105 pacientes con acné que recibieron distintos tratamientos: isotretinoína sola, probióticos con Lactobacillus plantarum MH-301 solos, o la combinación de ambos durante 12 semanas. Los resultados mostraron que la terapia combinada fue la más eficaz, logrando una reducción mayor de las lesiones de acné en comparación con cada tratamiento por separado. Además, el uso de probióticos ayudó a restaurar el equilibrio del microbioma cutáneo e intestinal, incrementando bacterias beneficiosas y disminuyendo bacterias asociadas al acné [4].
- En el estudio de Sharma y coautores (2025), 80 pacientes con acné moderado recibieron doxiciclina, ya sea sola o en combinación con un probiótico. Tras 3 meses de tratamiento, el grupo que combinó doxiciclina con probióticos presentó una mejoría más significativa, especialmente en frente, mentón y nariz, sin registrar efectos secundarios. Estos resultados sugieren que los probióticos pueden potenciar la eficacia del tratamiento antibiótico, al mismo tiempo que mejoran su tolerabilidad y seguridad [5].
Conclusiones
La relación entre intestino y piel es un campo emergente y fascinante en dermatología. La evidencia muestra que la microbiota intestinal y cutánea influye en el acné vulgar, y que los probióticos orales pueden potenciar tratamientos convencionales cuando se usan de manera concomitante con tetraciclinas.
Es importante destacar que los probióticos no son una «pastilla mágica», pues su beneficio se observa principalmente en pacientes que están dispuestos a modificar su dieta, mejorar su estilo de vida y mantener un seguimiento a largo plazo. Identificar y manejar enfermedades gastrointestinales subyacentes, controlar el estrés y asegurar un manejo integral con nutriólogo, gastroenterólogo y psicoterapia aumenta significativamente los efectos positivos de estas estrategias. El uso de probióticos puede ser considerado como una herramienta complementaria dentro de un enfoque global de cuidado.
Cuidar el equilibrio microbiano se perfila como una estrategia prometedora para mejorar la salud cutánea.
¡Bienvenidos a la revolución probiótica!
Referencias
[1] Rojas-Mahecha JP, Hernández-Monroy SA, Fayad-Fayad N, López-Zornoza VP, Mahecha-Guerra WD. Determinantes fisiopatológicos de la disbiosis cutánea en la proliferación de Cutibacterium acnes en acné vulgar. Dermatol Rev Mex. 2024;68(4):485-493.
[2] Medina-Castillo DE, Pérez-López JA, Aguilar-Medina DA, De la Cruz-Medina R. Microbioma, acné y probióticos orales. Dermatol Rev Mex. 2024;68(1):51-63.
[3] Eguren C, García-González E, Sánchez-Moreno C, et al. Efficacy of an oral probiotic in acne vulgaris: a randomized clinical trial. Acta Derm Venereol. 2024;104(8): adven.2024.
[4] Liang L, Qi X, Jiang X, et al. Lactobacillus plantarum MH-301 as an effective adjuvant to isotretinoin in the treatment of acne vulgaris: a randomized and open-label trial. Front Med (Lausanne). 2024;10:1340068.
[5] Sharma A, Gupta S, Singh R, et al. Effect of combined probiotics and doxycycline therapy on the treatment of moderate acne vulgaris: a randomized controlled trial. mSystems. 2025;10(1): e01201-24.




Deja una respuesta